Knie
Behandlung von Knieschmerzen und Knieverletzungen in der Swissklinik
Knieschmerzen kommen bei vielen Menschen vor und können auf Grund des komplexen Aufbaus des Kniegelenks unterschiedlichste Ursachen haben. Knieverletzungen können beispielsweise durch eine falsche Bewegung beim Treppensteigen oder beim Sport entstehen. Knieschmerzen können durch Verletzungen am Kreuzband, am Meniskus oder an der Kniescheibe/Patella hervorgerufen werden oder Hinweis auf einen Knorpelschaden oder eine Kniearthrose sein. Unser Überblick zeigt, was alles hinter Knieverletzungen und Knieschmerzen stecken kann – und welche Therapie / Behandlung (wie bspw. ein Gelenkersatz) die richtige ist.

Informationen zum Knie
– Download PDF
Allgemeines
Das grösste Gelenk des Menschen stellt die bewegliche Verbindung zwischen dem Oberschenkelknochen und dem Schienbein her und besteht aus drei Gelenkanteilen:
jeweils innerer und äusserer Gelenkanteil zwischen Oberschenkel- und Schienbein (Femorotibialgelenk). Im dazwischen liegenden Gelenkspalt befinden sich die Zwischengelenkscheiben (Menisken). Der dritte Gelenkabschnitt wird zwischen Kniescheibe und Oberschenkelknochen (Femoropatellargelenk) gebildet.
Alle Gelenkanteile sind mit einer Knorpelschicht überzogen und werden von einer gemeinsamen Gelenkkapsel umschlossen. Die Gelenkschleimhaut produziert eine Flüssigkeit, die den Knorpel ernährt, der gemeinsam mit den Menisken eine stossdämpferähnliche Aufgabe erfüllt.Bandstrukturen zwischen den Knochen stabilisieren das Gelenk (z. B. Kreuz- und Seitenbänder), durch Muskeln und Sehnen wird es bewegt, wobei in erster Linie Streckung und Beugung möglich sind. Bei Kniebeugung können zusätzlich geringe Rotationsbewegungen durchgeführt werden.
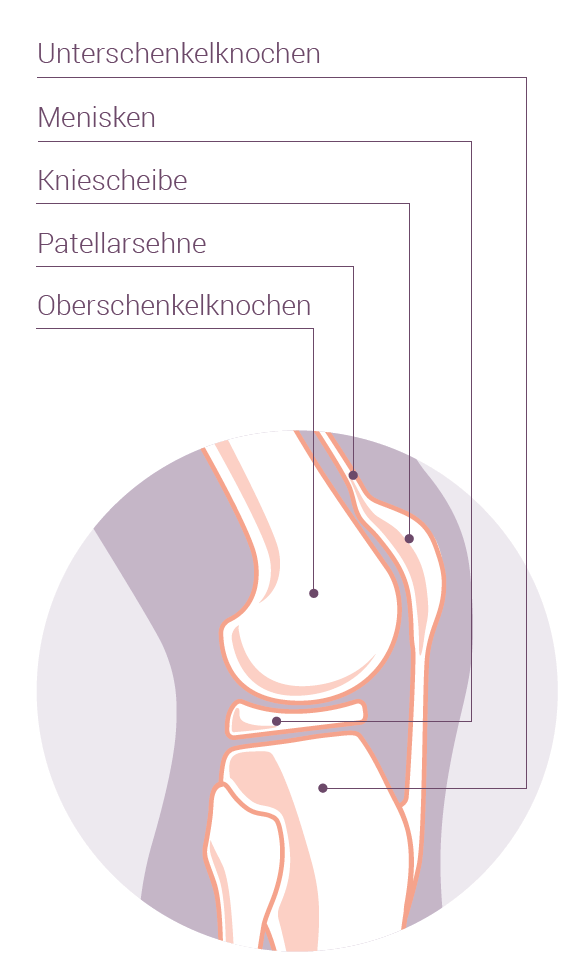
Ansicht eines Kniegelenkes

Kniearthrose und Gelenkersatz
Häufigste Ursache einer Kniegelenkerkrankung ist der Knorpelverschleiss (Arthrose), der meistens durch eine Beinachsenfehlstellung, X- oder O-Bein, verursacht wird. Darüber hinaus tritt die Gonarthrose als Folge von Verletzungen, rheumatischen und stoffwechselbedingten Erkrankungen sowie Fehlbildungen auf.

Kniescheibe/Patella
Die Kniescheibe (Patella) ist ein frei laufender «Abstützknochen» für die Strecksehne des Oberschenkels. Sie besitzt keine feste knöcherne Gelenkführung, sondern ist lediglich an Muskeln, Sehnen und Bändern aufgehängt und gleitet in einer V-förmigen Rinne des Oberschenkelknochens (Gleitlager oder Trochlea). Aus diesem Grunde ist die Kniescheibe störungsanfällig bei Veränderung des Muskelgleichgewichtes oder bei anlagebedingter Fehlform des Kniescheibengleitlagers.

Knorpelschaden
Durch ein Gelenk werden die Enden zweier starrer Knochen beweglich miteinander verbunden. Damit nun nicht rauhe und kantige Knochen aufeinander reiben, sind diese Kontaktflächen mit einer Gleitschicht, dem ca. 3–4 mm dicken Knorpelgewebe überzogen. Diese ist äusserst glatt, setzt die Reibung im Gelenk herab und federt elastisch harte Stösse beim Laufen ab.

Kreuzband
In den letzten Jahren ist eine deutliche Zunahme von Kapselbandläsionen des Kniegelenkes festzustellen (laut einer Schweizer Unfallstatistik ca. 60–80 pro 100’000 Einwohner). In 65 % der Fälle sind Sportunfälle für die Kniebandverletzungen verantwortlich, in erster Linie Ski, dann Fussball, Baseball, Football und Basketball. Unter den Bandverletzungen ist die vordere Kreuzbandverletzung mit 47,6 % die häufigste, danach folgen die isolierte Verletzung des Innenbands und dann der vordere Kreuzbandriss kombiniert mit einem Riss des Innenbands.

Meniskus
Das elastische Meniskusgewebe liegt zur Vergrösserung der Auflagefläche und Kraftübertragung zwischen den Gleitflächen von Ober- und Unterschenkel. Heute wissen wir recht genau über die Bedeutung dieses «Puffers» Bescheid. Der Meniskus hat viele Aufgaben. Er führt zu einer Stressverteilung von 30–70 % der Gesamtlast, nach Meniskusentfernung steigt die Belastung um das 2,5- bis 6-Fache! Der Meniskus ist verantwortlich für Schockabsorbtion, Gelenkschmierung und trägt auch wesentlich zur Stabilität bei.
